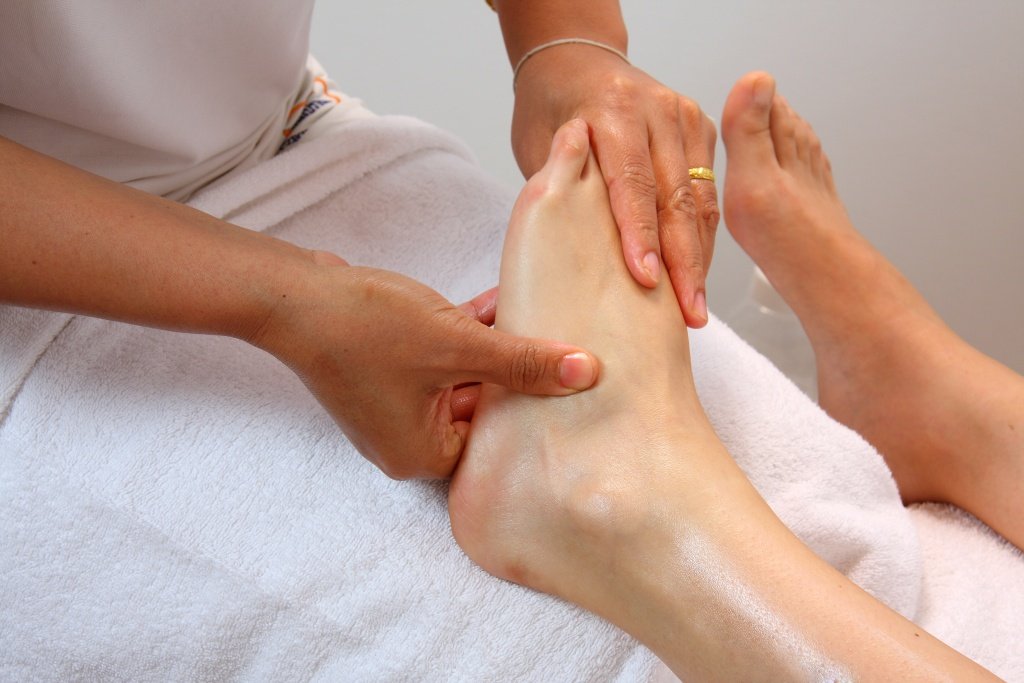
Парез левой или правой стопы – симптом многих заболеваний нервной системы. В Юсуповской больнице созданы необходимые условия для лечения пациентов с провисающей стопой:
- используются современные методы, позволяюще определить причину пареза стопы;
- индивидуальный подход к выбору схемы лечения;
- применение современных лекарственных средств, оказывающих эффективное действие и обладающих минимальным спектром побочных эффектов;
- инновационные методики физической реабилитации.
Команда специалистов клиники реабилитации (инструктора ЛФК, физиотерапевты, массажисты, рефлексотерапевты) работает слажено, координирует свои действия. Профессора, врачи высшей категории на заседании экспертного совета обсуждают тяжёлые случаи заболевания, коллегиально принимают решение в отношении дальнейшей тактики ведения пациентов с парезом стопы. Психологи с помощью новейших психологических методик восстанавливают душевное равновесие пациента, помогают обрести уверенность в выздоровлении и активно участвовать в лечебном процессе.
Причины и симптомы
Парез стопы называют «шлёпающей стопой», «хлопающей ногой» или «свисающей стопой». Причиной такого состояния является повреждение корешка пятого поясничного спинномозгового нерва, который отвечает за иннервацию мышц разгибателей стопы. Пациенты с парезом стопы лучше себя чувствуют в сапогах или жёстких высоких ботинках, которые не дают обвисать стопе. Проблематичным является хождение на каблуках. Часто пациенты вынуждены пользоваться палочкой. Неудобства возникают при посадке в автомобиль и ходьбе по лестнице.
Парез стопы при поражении корешка первого крестцового спинномозгового нерва может проявляться несколько иначе. Пациенты не могут стоять на пальцах ног. Они ходят, налегая на больную ногу, им трудно нажимать на педали автомобиля.
Причиной таких состояний в большинстве случаев является грыжа межпозвонкового диска поясничного отдела, которая вызывает сжатие и частичное или даже полное отмирание корешков. В Юсуповской больнице причину пареза стопы выясняют с помощью магнитно-резонансной томографии. Исследование выполняют с помощью современных томографов ведущих мировых производителей.
Доброкачественный позиционный парез стопы развивается при сидении, заложив ногу на ногу. Он исчезает сразу же после изменения позы или при ходьбе. Сахарный диабет, являющийся причиной диабетической полинейропатии, может приводить к парезу стопы без предварительного болевого синдрома. Свисающая стопа развивается при наличии у пациента алкогольной нейропатии, травмы голени. Указанные причины пареза стопы врачи Юсуповской больницы легко устанавливают с помощью магнитно-резонансной томографии, которая не выявляет грыжи межпозвонкового диска и сжатие корешков спинного мозга.
Лечение
Пациенты часто спрашивают: «Если выявлен парез стопы, что делать?» Парез стопы при грыже позвоночника вылечить с помощью консервативных методов невозможно. Только нейрохирургическое вмешательство, которое направлено на удаление грыжи и освобождение пораженного корешка от сжатия, может помочь спасти поражённый нерв или создать максимально возможные условия для восстановления его функции. Такое вмешательство под операционным микроскопом (микродискэктомию) выполняют ведущие нейрохирурги клиник-партнёров.
Рациональное время для выполнения операции ограничено. Оно не должно превышать 7-10 дней. Оперативные вмешательства, выполненные через месяц и более, не дают явного клинического улучшения. Можно ли вылечить парез стопы? Абсолютной ошибкой является назначение пациентам длительного консервативного лечения. Это категория больных, которыми должны заниматься специалисты в области нейрохирургии. Неврологи, невропатологи, вертебрологи, специалисты по нетрадиционным методам лечения Юсуповской больницы немедленно привлекают к консультации нейрохирургов. Восстановление функции стопы после операции длится 6-12 месяцев.
Вылечил ли кто парез стопы без операции? Парез стопы, причиной которого не является сдавление корешков спинномозговых нервов, можно вылечить консервативными методами. Неврологи Юсуповской больницы назначают пациентам индивидуальный курс лечения с учётом причины болезни, возраста, пола и особенностей организма. Курс состоит минимум из пяти процедур.
Как долго лечится парез стопы? Восстановление стопы происходит в течение 4-6 недель. Пациент проходит процедуры 2–3 раза в неделю. Курс лечения состоит из следующих процедур:
- резонансно-волновой дециметровой терапии;
- иглоукалывания;
- внутрисуставных уколов хондропротектора ферматрона;
- занятий на тренажёрах;
- блокады суставов и позвоночника местными анестетиками.
Физиотерапия при парезе стопы заключается в электростимуляции поражённых мышц и нервов. Лечение пареза стопы в Юсуповской больнице возвращает ступне правильное положение и подвижность, нормализует обмен веществ и кровообращение, укрепляет мышцы и связки ног. После окончания курса реабилитолог выдаёт пациенту методичку с упражнениями для самостоятельных занятий дома.
Гимнастика
Первое упражнение основано на рефлексах равновесия. Пациент, стоя на ногах, отклоняется как можно сильнее назад, или даже падает. Стоящий сзади инструктор-методист ЛФК страхует человека от падения на пол. При правильном выполнении упражнения разрабатывается сухожилие длинного разгибателя пальцев.
Второе упражнение – кручение педалей. При необходимости стопу фиксируют к самой педали. Это способствует пассивному сгибанию тыльной стороны обеих стоп.
Третье упражнение пациент выполняет на коленях. Он как можно сильнее отклоняется назад, но так, чтобы ягодицы не касались пяток. С помощью этого упражнения вырабатывается рефлекс реакции опоры.
Пациент садится на высокую кушетку, при этом его ноги не касаются пола. Инструктор ЛФК надевает на стопы больного лыжи, сзади к ним крепит противовес. В таком положении пациент попеременно «шагает» ногами.
Можно постараться удержать равновесие, стоя только на больной ноге и держась за поручень руками. Руку необходимо постепенно отрывать от поручня и на поражённой парезом ноге стоять самостоятельно без поддержки. Для тренировки реабилитологи советуют пользоваться лестницей. Поднявшись на одну степень, больную ногу нужно свесить вниз, но так, чтобы она не касалась пола. В таком положении следует оставаться некоторое время.
Одно из упражнений заключается в ходьбе в особой обуви, у которой пятка расположена ниже, чем носок. Для этого к передней части ботинка прикрепляют упор (деревянную пластинку), а пятку свешивают. Все занятия лечебной физкультурой при парезе стопы зависят от силы мышц. Прежде, чем начинать курс, реабилитологи Юсуповской больницы проводят обследование пациента и определяют мышечную силу с помощью специальной шкалы.
Специалисты клиники реабилитации индивидуально подходят к выбору метода восстановительной терапии каждому пациенту. При парезе стопы левой или правой ноги лечение проводят одинаковыми методами. Для того чтобы пройти эффективный курс реабилитации при парезе стопы, звоните по телефону Юсуповской больницы.
Что такое отвисающая стопа? Причины её появления и методы лечения.
Человек подвержен воздействию многих болезней. Какие характеристики у заболевания, которое называется «отвисающая стопа»? Как распознать её проявление на ранних стадиях? Поддаётся ли диагностике, и какими способами можно вылечить?

Отвисающая стопа — это патологическая деформация, при которой ступня не может работать в нормальном режиме. Вследствие воздействия факторов, о которых речь пойдёт дальше, она отвисает и перестаёт самостоятельно двигаться вверх и вниз. В результате этого ограничивается подвижность голеностопного сустава. Врождённой эта деформация бывает очень редко. Наиболее распространённый вариант — заболевание происходит у взрослых людей.
Причины появления
Причины возникновения болезни можно разделить на две большие группы — проблема с работой мышечно-связочного аппарата ног и возникновение патологий в центральной нервной системе. Эти причины тоже можно разделить на следующие группы:
- Повреждение мышечных тканей, отвечающих за функционирование голени (передняя часть) или сухожилия (например, закрытое повреждение тканей, возникающее после прямого механического воздействия; чаще всего это удар по открытой части тела твёрдым предметом).
- Воспалены мышцы лодыжки.
- Осложнения в результате миопатии, артрита, остеомиелита.
- Влияние дистрофических изменений на суставы голеней и стоп.
- Неправильное сращивание костей голеностопного сустава.
- Вследствие нарушения технологии наложения гипса.
- Повреждён седалищный нерв.
- Детский церебральный паралич.
- Патпроцессы нервной системы.
Классификация видов заболевания
Возникая по различным причинам, изложенным выше, патологии стопы могут быть различных видов. Паралитические формы наступают в результате всевозможных повреждений мышц, находящихся на передней части голени. Эти мышцы держат стопу в горизонтальном положении и функционируют, поднимая либо опуская её. Получая повреждения, мышцы перестают работать и ступня отвисает. Аналогичный эффект наблюдается в результате повреждённости седалищного нерва, после полиомиелита и грыжи поясничной области позвоночника.
Спастическая форма развивается тогда, когда спазму подвергается икроножная мышца. Функционирование этой мышцы заключается в том, чтобы сгибать стопу, поднимать на носок. Происходит спазм в мышце во время патологий — ДЦП и менингита.
Форма отвисающей стопы развивающаяся в следствие травматизма мышц, костей, сухожилий называется травматической. В результате переломов неправильно накладывают гипсовые повязки. Из-за этого возможна атрофия мышц, либо укорачиваются сухожилия. Следствие — застывание стопы в положении, способствующем развитию болезни.
Ещё одна форма заболевания — компенсаторная. Развитие идёт на одной ноге вследствие того, что другая может быть длиннее. В таких случаях не требуется лечение. Необходимое требование — носить соответствующую ортопедическую обувь для профилактики осложнений.
Диагностика
Установить наличие деформации возможно на ранних этапах, несмотря на то, что начинаться она может по-разному, в зависимости от причины возникновения. Первый признак — «полая стопа». Это когда увеличивается продольный свод и человек во время движения опирается только на пятку и пальцы. В ходе развития патологии наблюдается подъём пятки. Если ситуация запущена, опереться можно лишь на пальцы или тыльную поверхность ступни.
При ранних стадиях больной может не обращать внимания на появившийся дискомфорт. Проявляются утомляемость и усталость от ходьбы. Со временем заболевший ощущает неудобства в своей обуви. Уже после этих симптомов приходит боль. Болевые ощущения наблюдаются в самой ступне и в голеностопе, а потом в позвоночнике. Связано это с неверным распределением нагрузки.
Изменяется внешний вид подошвы. Кожа становится тонкой. Те места, на которые приходится весовая нагрузка, подвергаются обратным процессам — огрубению и появлению мозолей. Изменяется работа мышечно — связочного узла с суставами. Нередко это дополняется подвывихом вперёд, укорачиванием подошвенных сгибателей, Ахиллесова сухожилия, деформируется голеностопный сустав. Возвратить стопу в естественное состояние уже не представляется возможным даже при направленном воздействии.
Естественно, что в силу таких изменений у больного изменяется походка — необходимо сильно поднимать бедро и сгибать колено, для предотвращения волочения стопы по земле. Может развиться хромота. Если поражаются обе ноги, ходьба становится невозможной из-за уменьшения площади опоры и исчезновения амортизационных функций стопы.
На основании того, что при усилении нагрузки на переднюю часть ступни больной не сможет поднять ногу, основывается простой метод, с помощью которого можно выявить патологию, а так же степень её тяжести.
Лечение
Лечение назначается после выяснения причин возникновения, степени выраженности болезни и состояния суставов, костей и сухожилий. Для этого производится ряд комплексов:
- Наружный осмотр стопы.
- Рентгенография.
- МРТ.
- Электромиография или артроскопия.
Лечение сводится к необходимости устранения причины возникновения деформации и применения наружных методов исправления. Важно начать процесс оздоровления как можно раньше, потому часто патология быстро развивается и приобретает необратимый характер. Если такое происходит, то без операции не обойтись. Сочетание этих методов лечения позволит ступне обрести прежнее состояние и функции.
На ранних стадиях прописывают лечебную гимнастику, массаж и физиопроцедуры. Бывают случаи, когда необходимо применение лечебных препаратов для обезболивания, улучшения нервной проводимости или снятия спазмов мышц. Если вальгусная деформация чрезмерно большая, накладывают гипсовые повязки или используют аппарат Елизарова. В очень тяжёлых случаях назначают хирургическое вмешательство.
Читайте так же
-
Как выбрать корсет для позвоночника?
Корсет для позвоночника – это та необходимость, к выбору которой стоит отнестись с особым вниманием. Ошибок быть не должно, иначе Вы рискуете не поправить свое здоровье, а навредить ему. Давайте…
-
Воротник Шанца — как носить, его польза и особенности выбора
Ортопедическое изделие, сделанное из мягкой ткани, предназначенное для поддержания шейного отдела позвоночного столба, называется воротником Шанца. Назначают в качестве метода терапии, поэтому…
-
КВЧ терапия
КВЧ терапия — один из популярных методов физиотерапевтического воздействия в процессе лечения пациентов с различными заболеваниями. КВЧ — это крайне высокочастотные волны.
-
Почему возникает боль в бедре при беге: как предотвратить появление болевых ощущений
С детства люди много двигаются и бегают. С возрастом такая тенденция наблюдается все меньше, но, остаются любители легкоатлетического вида спорта. Так как мышечные ткани, кости, хрящи, сухожилия с…
-
Владлена
2017-03-14 19:48:28Замечательный Доктор Александр Петрович Старков. Чуткий, внимательный. И очень добрый. Спасибо Вам, уважаемый Доктор! Читать дальше
-
Дмитрий В.
2015-11-18 23:52:10С автором метода дефанотерапии А.И.Бобырем знаком с 1995г. и не думал,что самому придётся прибегнуть к его помощи.Но в 2003г. после переноски тяжестей оказался настолько перекошен слева направо,что передвигался по 20см, а лечение в поликлинике не дало ожидаемых результатов. В декабре вспомнил об… Читать дальше
-
Таня
2013-12-09 09:48:08Меня зовут Татьяна. Желаю всем доброго здоровья. Хочу оставить свой отзыв о клинике Бобыря. Сразу отмечу, что это далеко не первое учреждение, в которое мне пришлось обратиться из-за сильных головных болей и головокружения. Лечили меня Бобырь М.А. и Торопцев Д.А. Что тут скажешь – профессионалы!… Читать дальше
-
Виктор Александрович
2014-09-28 13:03:57Добрый день, мой возраст 58 лет. Как и у остальных, заболевания шейного и поясничного отдела. Прошел курс лечения в клинике у доктора Сорокина. Ощущения незабываемые! В обоих отделах (и в шее, и в пояснице) была протрузия, а чуть ниже грыжа. Помогло сразу практически: после 2-х сеансов. Теперь… Читать дальше
Купить ортез на голеностопный сустав
Диагностировав это заболевание, врачи выявляют у вас ортопедическую патологию, при которой стопа не может сгибаться вверх-вниз. Деформацию можно устранить с нагрузкой, но при это стопа будет находиться в положении вальгусного или варусного типа. Во время ходьбы стопа не перекатывается и не дает толчка, это объясняют тем, что переднему отделу не на что упираться, также если сустав слишком подвижный.
Причины появления
Отвисающая стопа бывает 2-х типов: врожденным и приобретенным. Первый вид встречается редко, а вот второй может возникнуть по разным причинам когда:
— повреждаются мышечные ткани передней части голени или сухожилия
— идет воспаление мышц лодыжки
— возникает миопатия
— появляется артрит
— идет такое заболевание, как остеомиелит
— при дистрофических изменениях, которые происходят в суставе голеней и стоп
— при неверном сращивании костей голеностопного отдела после перелома
— после неправильного наложении гипса
Как проявляется заболевание?
— подошва пятки обладает гладкой и тонкой кожей, а дистальные головки костей плюсневого типа имеют мозолистую и грубоватую кожу.
— видно круто изогнутую тыльную поверхность стопы.
— походка становится неэластичной, человек начинает прихрамывать, это происходит при односторонней деформации и ему трудно ходить при двусторонней деформации.
— практически все части голеностопа укорочены
— капсульно-связочная часть передней части голеностопного сустава перерастяжены и удлиненны, как и разгибатели стопы
Если форма заболевания тяжелая, то кости ладьевидная, таранная, клиновидная деформированы, голеностоп имеет передний подвывих.
Диагностика
Любые отклонения от нормы в стопе, ее перегрузку можно определить подографией. А рентген определит изменены ли кости голеностопа.
Лечение
Если форма заболевания легкая, то нужно делать массаж, заниматься гимнастикой в лечебной формате, назначают и физиотерапию. Также рекомендуют носить ортопедическую обувь и ортезы на голеностопный сустав. Когда имеется заболевание более тяжёлых форм, то для лечения пользуются дистракционно-компрессионным аппаратом, плюс лечат наложением гипсовых повязок поэтапным способом. Если заболевание запущено, то предлагается операция. После хирургического вмешательства ногу фиксируют гипсом на 1-3 месяца, после чего используют ортез. Далее лечение продолжается массажем, лечебной физкультурой, используют физиотерапию, гидрокинезотерапию, а чтобы походка стала правильной, вам стоит носить ортопедическую обувь.
Все знают, что наибольшая нагрузка в теле человека на протяжении всей жизни ложится на кости скелета. Естественно, основную роль в этом играет позвоночник, но не стоит забывать, что следующими в списке по нагрузке на костные структуры стоят стопы.
По статистике человек преодолевает пешком, в среднем, около 200 километров, при этом огромная нагрузка ложится именно на ноги человека, в основном на стопы. Различают множество патологий, связанных с патологией стоп. Одной из более заметных и проблемных является парез стопы.
Содержание
- 1 Парез стопы. Виды, причины и факторы риска
- 2 Симптомы пареза стопы
- 3 Диагностика пареза стопы
- 4 Лечение
- 5 Прогноз и профилактика
Парез стопы. Виды, причины и факторы риска
Парез стопы – выраженная слабость мышц голени и стопы. Это дефект, при котором стопа не поднимается в полной мере и может волочится или шлёпать по земле при ходьбе. Его также называют: «конской стопой», «висящей стопой» или «паралич топы».
Парез стопы – не является самостоятельным заболеванием, а лишь признаком патологии в нервной, мышечной или костной структуре.
Выделяют одно- и двусторонний парез стопы.
Дальнейшая классификация разделяет парез стопы по причине возникновения и градации силы.
Среди причин, которые могут привести к парезу стопы, выделяют:
- Грыжа межпозвоночных дисков (чаще поясничного отдела осложненные давлением на спинной мозг или нервные корешки).
- Повреждение малоберцового нерва.
- Травма или заболевания повреждающие седалищный нерв.
- Патология пояснично-крестцового нервного сплетения.
- Синдром конского хвоста (поражение нервных корешков внутри спинного канала).
- Травмы спинного и головного мозга.
- Заболевания спинного и головного мозга (полиомиелит, онкологические поражения, острые нарушения мозгового кровообращения).
- Генетически обусловленные патологии нервной системы (невральная амиотрофия и наследственная невропатия)
По слабости сокращения мышц стопы выделяют:
- 0 степень – сокращение при нагрузке на стопу (норма).
- 1 степень – сокращение при небольшой нагрузке на стопу.
- 2 степен – сокращение, направленное на преодоление силы тяжести.
- 3 степен – незначительное сокращение (без преодоления силы тяжести).
- 4 степен – подергивания мышц («дрожащее» сокращение).
- 5 степен – полное отсутствие сокращений (паралич).
Учитывая, что нерв, который контролирует подъем стопы, проходит близко к поверхности кожи с внешней стороны стопы, тогда любое сдавление нерва можно распознавать как фактор риска развития пареза стопы.
К таким можно отнести: привычка скрещивать ноги (нога на ногу), длительное стояние на коленях, сидение на корточках, гипсовые повязки.
Симптомы пареза стопы
Как говорилось выше, основной симптом при парезе стопы – висячая шлепающая или «петушиная» походка. Человеку, страдающему этой патологией необходимо высоко поднимать ногу или подтягивать её по земле. Из-за пареза мышц разгибателей стопа не поднимается вверх и происходит выгибание больше чем на 80%.
К сопутствующим жалобам при парезе стопы относят:
- Боль в стопе с чувством покалывания или онемения
- Нарушение сгибания стопы
- Нарушение чувствительности на тыльной и подошвенной стороне стопы
- Атрофия мышц нижней конечности (при межпозвоночных грыжах и нарушении функции центральной нервной системы)
Диагностика пареза стопы
В постановке диагноза очень важную роль играет осмотр врача невропатолога. Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Но, не забывайте, в 95% случаев парез стопы лишь симптом основного заболевания, которое привело к данным нарушения.
Для уточнения диагноза необходимо использовать полный спектр лабораторных и инструментальных методов обследования.
К таким относят общий клинический анализ крови, биохимический анализ крови, электромиографию, магнитно-резонансную томографию и магнитно-резонансную нейрографию.
Лечение
Парез стопы, причиной которого является сдавление корешков спинного мозга лечится только оперативным путем. Лишь после декомпрессии спинномозгового корешка возможно восстановить функцию стопы в полном объеме.
Если причина не в воздействии на спинной мозг и спинномозговые корешки, тогда приступают к консервативному лечению. Стоит заранее себя настроить на продолжительность восстановления. Лечение консервативными методами в среднем проходит 4-6 недель.
К консервативным методам лечения относят лечебную физкультуру и гимнастику, внутрисуставные и паравертебральные медикаментозные блокады, витамины группы В.
Из физиопроцедур отлично себя зарекомендовали амплипульс терапия, лечебные массажи, мануальная терапия, ударно-волновая терапия и иглорефлексотерапия.
Прогноз и профилактика
К основным методам профилактики относят умеренные физические нагрузки, избегание травм позвоночника и нижних конечностей, модификация образа жизни. Ежегодные профилактические осмотры у врачей
.
Прогноз пареза стопы на прямую зависит от первоначальной причины. При нарушениях, связанных с травмой или повреждением нерва парез стопы поддается лечению и функции восстанавливаются в полном объеме.
В случаях, когда парез стопы связан с заболеванием нервной системы и заболевание прогрессирует, полного восстановления достичь сложнее, но, за частую, это никак не сказывается на продолжительности жизни.
Данный материал носит ознакомительный характер и не предназначен для самодиагностики и самолечения. При появлении первых признаков заболевания – обратитесь за консультацией к врачу.
Неправильная походка – это основная характеристика человека, у которого выявлена проблема отвисания стопы. Обычно такой человек задевает носком стопы поверхность, по которой он идет.
Лечение в ОН КЛИНИК
Диагностика и лечение в медицинском центре ОН КЛИНИК сводится к выявлению и устранению причины данной патологии.
Диагностика в наших клиниках включает консультацию специалиста и прохождение инструментальной диагностики. Например, рентгенологическое исследование помогает увидеть патологические изменения в костях голени и стопы.
Выбор терапевтической методики зависит от сопутствующего заболевания. При устранении причины патологии, отвисание стопы значительно уменьшается или пропадает вовсе.
Параллельно лечению истинного заболевания наши специалисты проводят лечение. С этой целью мы применяем ортезы. Эти внешние ортопедические приспособления помогают предотвращать неправильную работу мышц при ходьбе.
Хороший эффект оказывают процедуры массажа, мануальной терапии, а также выполнение специальных упражнений, которые усиливают пораженную мускулатуру. Какой способ подходит именно Вам, сможет определить только специалист на очной консультации, исходя из специфики конкретной ситуации. В любом случае наши методики всегда максимально эффективны и безопасны. Потому что Вы нам не безразличны.